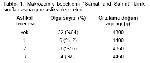Makrozomi; doğum kanalının bebeğe baskısı sonucu doğum travması, buna bağlı brakiyal pleksus zedelenmesi, perinatal asfiksi, artmış elektif C/S hızı gibi riskleri beraberinde getirecektir.
1-3. MB'ler tüm doğumların %9-13'ünü oluşturur
1,5. Makrozomik bir bebeğin doğumu potansiyel olarak bebek ve anne için bir risktir. En korkulan sonucu ise omuz distozisidir. Omuz distozisi MB'lerin %11'inde görülmektedir
1. Omuz distozisi olan bebeklerin ise dörtte birinden fazlasında brakiyal pleksus veya fasiyal sinir zedelenmelerine, klavikula veya humerus kırıklarına rastlanmaktadır
6. Omuz distozisinin en korkutucu komplikasyonu ise nadir de olsa asfiksidir
7,8. Değişik olgu serilerinde MB'lerde doğum travması bulguları araştırılmıştır. Bunlardan birinde 2924 MB; doğum ağırlığı 3000-3999 g olan 16711 bebekle karşılaştırılmış ve riskin 6 kat daha fazla olduğu görülmüştür
9. Sinirde zedelenme doğum ağırlığı 2500-3999 g olan bebeklerde %0.04 iken, 4000 g ve üzerinde %4
5 ve 5000 g'ın üzerinde %6.7
10 oldukları bildirilmiştir. Serimizde bu oranlara yakın olarak %2 oranında brakiyal sinir zedelenmesine rastlanmıştır. Olgularımızın yaklaşık olarak 1/3'ünde perinatal asfiksi bulguları mevcuttu ve bunların yaklaşık 2/3'ünde orta-ileri derecedeydi. Kaybedilmiş 2 olguda da asıl ölüm sebebi asfiksi idi. Asfiksi bulguları olan bebeklerden; NSVY ile doğanlar C/S ile doğanların yaklaşık olarak 3 katıydı. Çalışmamızın sonuçlarına göre makrozomik olduğu düşünülen bebekler için C/S ile doğumun tercih edilmesinin yararı ileri sürülebilir. Nitekim farklı otörler elektif olarak 4000, 4250 ya da 4500 g'dan daha ağır olduğu düşünülen bebeklerin C/S ile doğurtulması gerektiğini savunmuşlardır
11,12. Ancak bununla beraber bu konuda bazı problemler söz konusudur. Bunlardan biri ultrasonografinin (USG) fetal ağırlığı ortaya koymada en doğru yöntem olarak ileri sürülmesine rağmen
13, 300-550 g gibi yüksek bir hata oranına sahip oluşudur. Sonuçta USG ile fetal ağırlığın tespiti yalnızca kısmi bir fayda sağlamaktadır
14-16. Omuz distozisi ve brakiyal sinir zedelenmesinin daha düşük kilolarda da bildirilmiş olması
17,18 ve klinik seyirlerinin genellikle iyi oluşu nedeni ile elektif C/S'ı önermeyenler de bulunmaktadır (5). Makrozomik fetusun klinik olarak %40-52, USG ile %15-79 oranında tahmin edilebildiği, bu nedenle bunun C/S doğum için bir endikasyon oluşturmadığı da ileri sürülmüştür
19. Ayrıca brakiyal pleksus zedelenmesi gibi istenmeyen komplikasyonların oluşumunda fetal ve maternal anatomik yapılar gibi başka faktörlerin de katkısı vardır. Ayrıca elektif C/S maliyeti artırmanın yanısıra RDS riskini de artıracaktır. Bu nedenle C/S ile doğum için karar verirken tüm bu veriler birlikte değerlendirilmelidir.
Diabetik anne bebeklerinde (DAB) hiperinsülinizmin miyokardda hiperplazi ve hipertirofiye yol açtığı, ancak zamanla insülin seviyesinin azalarak hipertirofinin gerilediği düşünülmektedir20. Çalışmamızda, anneleri diabetik olmayan MB'lerin kardiyolojik açıdan incelemesinde; DAB'leri ile birlikteliği bildirilmiş hipertirofik kardiyomiyopati ya da septal hipertirofiye rastlanmadı. Bununla birlikte, anneleri diabetik olmayan MB'lerde de interventriküler septum kalınlığının arttığı bildirilmektedir21. Saptadığımız diğer kardiyak patolojiler ile diabetik olmayan bir annenin MB'i arasındaki ilişkiye dair bir literatür bulgusuna rastlamadık. Nitekim; altta yatan mekanizmaların anneleri diabetik olmayan MB'lerde DAB'lerine göre daha az kardiyak değişikliklere yol açtığı bildirilmiştir21.
DAB'lerinde hipoglisemi %25-40 oranında değişmektedir2. Çalışmamızda hipogliseminin MB'lerde DAB'lerinde olduğu kadar sık olmadığı görüldü. Mevcut hipoglisemiler de kısa zamanda düzeldiler. Hipogliseminin ısrar ettiği bir olguda ise hiperinsülineminin nedenlerinden biri olan nesidioblastozisin22 tespit edilmesi makrozominin önemli olası sebeplerinden birini göstermesi açısından dikkat çekici idi.
Hiperbilirubinemi serimizde yüksek oranda bulunmuştur. Hipokalsemi, polisitemi ise düşük oranlarda görülmüştür. RDS beklendiği üzere görülmemiştir. Yarık damak ve dudak ile miyeloşizis gibi iki konjenital defektle makrozominin birlikteliğine dair bir literatür bulgusuna rastlanmamıştır.
Makrozomi için; annede diabet, annede bozulmuş glikoz intoleransı, multiparite, önceden makrozomik bebek doğurma, annede obesite, uzamış gestasyon, fazla kilo alımı, erkek fetüs gibi çok sayıda risk faktörleri tanımlanmıştır14,23-25. Bu risklerden ikisi veya daha fazlası mevcut olanlarda makrozominin %32 olduğu, bununla birlikte %34 oranında MB'in annesinde herhangi bir risk faktörü olmadığı, %38'inde ise en az bir risk faktörü olduğu bildirilmektedir23. Bu risklerden en önemlisi olan diabetik anne; makrozomi insidansını iki kat artırmaktadır23. Çalışmamızda DAB'lerini hariç tuttuğumuz için erkek cinsiyet ve multiparite dışında önemli bir risk faktörü tespit edemedik. Gerçekte de fetal büyümeyi etkileyen faktörler hakkında bilgimiz azdır. Prenatal dönemde büyüme hormonunun büyük ölçüde etkili olmadığı ve insülinin büyümede önemli bir etkisinin olduğu bilinmektedir. Bununla birlikte iyi kontrol edilmiş DAB'lerinde fetal kan insülin düzeyleri normal olsa bile fetal büyüklük artmaktadır. Bunu; insülin-like growth faktörler ve bunların taşıyıcı proteinlerinin önemli etkileri olduğunun gösterilmiş olması izah edebilir26,27. Anneleri diabetik olmayan MB'lerde yapılan çalışmalarda; doğum ağırlığı ile kord leptin seviyesi ve insülin-like growth faktör-1 seviyeleri ilişkili, kord insülin seviyeleri ile ilişkisiz bulunmuştur28. Makrozomik doğum için etnik kökenin dahi farklılık oluşturduğu bildirilmektedir29. Risk faktörlerine göre bakacak olursak makrozominin önlenmesinde; gebelik öncesi anne kilosunun ve gebelik boyunca alınan kilonun ayarlanması30 dışında bir önlem görülmemektedir.
Sonuç olarak, anneleri diabetik olmayan MB'lerde klinik görünüme ve prognoza asıl yön veren doğum travmasına bağlı komplikasyonlar ve özellikle asfiksidir. Bu nedenle makrozomik olduğundan şüphelenilen bebekler daha yakından takip edilmeli, doğum şekline titizlikle karar verilmeli, doğum ve çocuk sağlığı uzmanları işbirliği yapmalı, özellikle doğum esnasında yeterli tıbbi müdaheleyi yapacak donanım hazır bulundurulmalıdır.